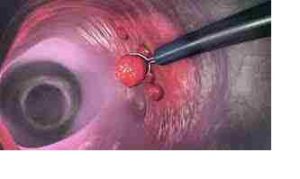
پولیپکتومی با اسنیر پولیپکتومی (Snare Polypectomy): روش برداشتن پولیپهای روده:
مقدمهای بر پولیپکتومی با اسنیر پولیپ:
پولیپکتومی با اسنیر یک تکنیک آندوسکوپی است که طی کولونوسکوپی برای برداشتن پولیپهای روده بزرگ استفاده میگردد. این روش، استاندارد طلایی برای برداشتن بیشتر پولیپهای کولورکتال است.
انواع تکنیکهای اسنیر پولیپکتومی:
1. پولیپکتومی با اسنیر سرد (Cold Snare Polypectomy)
-
مکانیسم: برداشتن پولیپ با حلقه سیم بدون استفاده از جریان الکتریکی
-
اندازه پولیپ مناسب: معمولاً برای پولیپهای کوچک (<10 میلیمتر)
-
مزایا:
-
خطر کمتر سوراخی دیواره روده
-
کاهش خطر سندرم پس از پولیپکتومی
-
زمان بهبود سریعتر
-
-
معایب: محدودیت در اندازه پولیپ قابل برداشت
2. پولیپکتومی با اسنیر داغ (Hot Snare Polypectomy):
-
مکانیسم: استفاده از حلقه سیم همراه با جریان الکتریکی (الکتروکوتر)
-
اندازه پولیپ مناسب: پولیپهای متوسط تا بزرگ (معمولاً >10 میلیمتر)
-
مزایا:
-
همزمان با برش، عروق خونی کوتریزه میگردد.
-
کنترل بهتر خونریزی
-
مناسب برای پولیپهای بزرگتر
-
-
معایب:
-
-
خطر حرارتی به دیواره روده
-
خطر سندرم پس از پولیپکتومی
</u
-
l>
-
<strong>مراحل انجام پروسیجر:
مرحله ۱: آمادهسازی
-
- <li>
بیمار شب قبل رژیم مایع و پاکسازی روده دریافت میکند
- <p class=”ds-markdown-paragraph”>اغلب با بیهوشی سبک (سدیشن) انجام میشود
مرحله ۲: شناسایی و ارزیابی پولیپ
-
- <li>
پزشک پولیپ را از نظر اندازه، شکل و محل قرارگیری بررسی میکند
-
تصمیمگیری درباره تکنیک مناسب (سرد یا داغ)
مرحله ۳: برداشتن پولیپ با اسنیر پولیپکتومی:</strong>
-
اسنیر (حلقه سیمی) دور پایه پولیپ قرار میگیرد
- lass=”ds-markdown-paragraph”>حلقه بسته شده و پولیپ بریده میشود
-
در روش داغ، همزمان کوتریزاسیون انجام میگیرد.
مرحله ۴: بازیابی پولیپ:
-
- <li>
پولیپ برداشته شده برای بررسی پاتولوژی ارسال میگردد.
-
تعیین نوع هیستولوژیک و درجه دیسپلازی
موارد انتخاب تکنیک:
| ویژگی پولیپ | تکنیک ترجیحی | دلیل |
|---|---|---|
| کوچک (<5mm) | اسنیر سرد | خطر عوارض کمتر |
| متوسط (6-9mm) | اسنیر سرد یا داغ | بسته به شکل و موقعیت |
| بزرگ (10-25mm) | اسنیر داغ | کنترل بهتر خونریزی |
| پدونکوله (دارای ساقه) | اسنیر داغ | عروق بزرگتر در ساقه |
| سسیل (بدون ساقه) | هر دو روش | بسته به اندازه |
عوارض احتمالی و مدیریت آنها:
عوارض شایع (کمتر از ۵٪ موارد)
۱. خونریزی (شایعترین عارضه)
-
فوری: در حین یا بلافاصله پس از عمل
-
تأخیری: تا ۱۴ روز بعد
-
مدیریت: کوتریزاسیون مجدد، کلیپس اندوسکوپیک
۲. سوراخی (پرفوراسیون)
-
شیوع: ۰٫۱-۰٫۳٪
-
مدیریت: اغلب نیاز به جراحی دارد
۳. سندرم پس از پولیپکتومی
-
علائم: درد شکم، تب، لوکوسیتوز
-
مدیریت: آنتیبیوتیک و مراقبت حمایتی
عوامل افزایشدهنده خطر عوارض:
-
اندازه بزرگ پولیپ (>2 سانتیمتر)
-
موقعیت آناتومیک مشکلساز
-
مهارت ناکافی عملکننده
-
بیماریهای همراه بیمار
میزان موفقیت و اثربخشی:
-
نرخ برداشت کامل: ۹۵-۹۸٪ برای پولیپهای کوچک و متوسط
-
عود موضعی: ۱۰-۱۵٪ برای پولیپهای بزرگ (>2cm)
-
پیشگیری از سرطان: برداشتن آدنومها میتواند خطر سرطان کولورکتال را تا ۹۰٪ کاهش دهد
مراقبتهای پس از عمل:
بلافاصله پس از پروسیجر:
-
نظارت بر علائم حیاتی برای ۱-۲ ساعت
-
بررسی علائم خونریزی یا درد شکم
دستورات ترخیص:
-
رژیم غذایی معمول اغلب همان روز قابل بازگشت است
-
اجتناب از داروهای رقیقکننده خون (طبق دستور پزشک)
-
گزارش فوری علائم هشدار: خونریزی شدید، درد شدید شکم، تب
پیگیری
-
پاتولوژی پولیپ طی ۱-۲ هفته آماده میگردد
-
برنامه کولونوسکوپی بعدی بر اساس یافتهها تعیین میگردد.
جدول زمانبندی پیگیری پس از پولیپکتومی توسط اسنیر پولیپ:
| یافته پاتولوژی | توصیه پیگیری |
|---|---|
| ۱-۲ آدنوم توبولار کوچک (<1cm) | کولونوسکوپی پس از ۵-۱۰ سال |
| ۳-۱۰ آدنوم یا آدنوم >1cm | کولونوسکوپی پس از ۳ سال |
| بیش از ۱۰ آدنوم | کولونوسکوپی پس از ۱ سال |
| آدنوم با دیسپلازی شدید | کولونوسکوپی پس از ۶ ماه-۱ سال |
نکات کلیدی برای بیماران:
-
پولیپکتومی با اسنیر یک روش پیشگیرانه است – هدف اصلی جلوگیری از تبدیل پولیپ به سرطان
-
برداشتن کامل پولیپ حیاتی است – باقی ماندن بافت میتواند منجر به عود شود
-
ارزیابی پاتولوژی ضروری است – تعیین کننده برنامه پیگیری آینده
-
پیگیری منظم اهمیت دارد – حتی پس از برداشتن موفق، غربالگری باید ادامه یابد
جمعبندی:
پولیپکتومی با اسنیر یک روش ایمن و مؤثر برای برداشتن پولیپهای روده است که نقش کلیدی در پیشگیری از سرطان کولورکتال دارد. انتخاب بین تکنیک سرد و داغ به ویژگیهای پولیپ و صلاحدید اندوسکوپیست بستگی دارد.